Хірургічні втручання в стоматології – видалення зубів, встановлення імплантів, кісткова пластика та інші маніпуляції – дали змогу розв’язати багато проблем із втраченою або пошкодженою стоматологічною тканиною. Однак навіть за найретельнішого планування і бездоганного виконання операцій ризик розвитку ускладнень залишається. Розуміння причин їх виникнення, своєчасне розпізнавання і знання методів профілактики допомагають знизити ймовірність негативних наслідків і забезпечити швидке відновлення пацієнта. У цьому матеріалі розглянемо ускладнення після видалення зубів та імплантації, які найчастіше трапляються, а також способи їх запобігання та корекції.
Кровотеча і гематоми після видалення
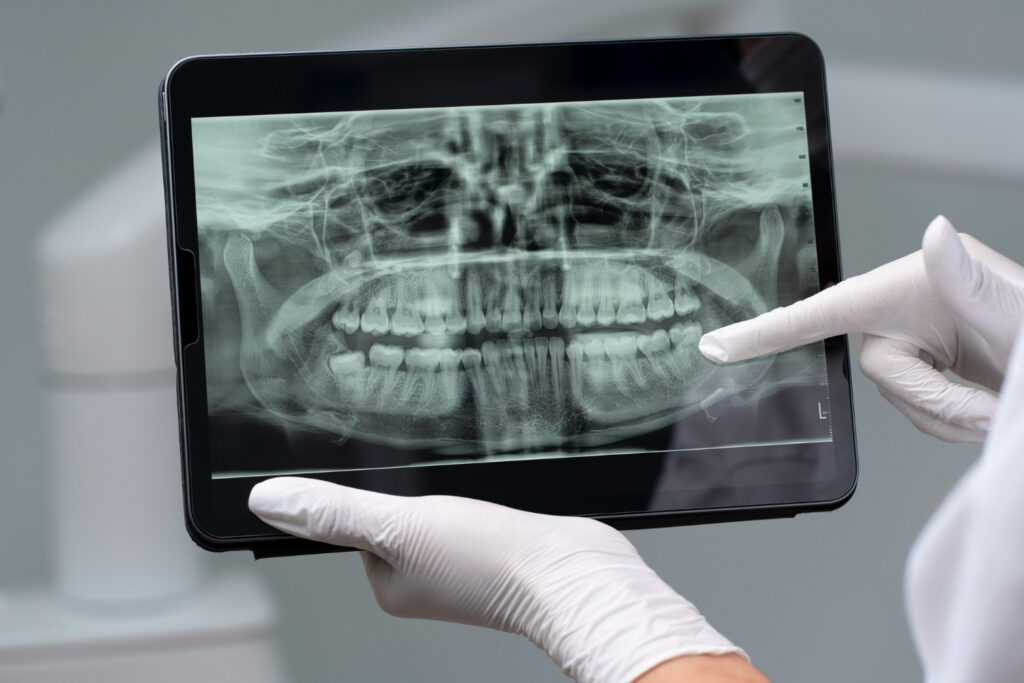
Невелика кровотеча відразу після екстракції зуба – природна реакція організму на рану. Однак якщо кровотеча не зупиняється протягом кількох годин, утворюються рясні гематоми та набряк, це може вказувати на порушення гемостазу або неякісне згортання крові. Основною причиною тривалої кровотечі стає порушення рекомендацій щодо прикушування марлевої серветки або передчасне видалення згустку, що затягується. Гематоми часто виникають під час травматичного вилучення зуба, коли пошкоджуються м’які тканини і судини. Для запобігання цій проблемі стоматолог застосовує методи місцевої гемостазіотерапії – тампонаду колагеновими губками або елайнером кровотечі, а пацієнту рекомендують холод до щоки і повний спокій у першу добу.
Альвеоліт (запалення лунки)
Одне з найнеприємніших ускладнень після видалення зуба – альвеоліт, запалення лунки. Він розвивається внаслідок вимивання кров’яного згустку, що формується, з лунки, попутнього занесення інфекції або недостатньої обробки порожнини. Симптомами стають гострий біль, що іррадіює у вухо або скроню, неприємний гнильний запах із рота і виражений набряк слизової. Для попередження альвеоліту важливо провести антисептичну обробку лунки, призначити пацієнтові анальгетики і – за необхідності – антибіотик за показаннями. У разі розвитку запалення лікар промиває лунку, видаляє інфіковані залишки тканини і встановлює лікарську пов’язку до повного загоєння рани.
Пошкодження нервових закінчень
Під час видалення зубів “мудрості” або нижніх молярів існує ризик травмування нижньощелепного або підборідного нервів. Пацієнт може відчувати оніміння або парестезію в ділянці губи, підборіддя і нижньої губи, що іноді зберігається на кілька тижнів. Така проблема пов’язана з анатомічною близькістю коренів зуба до нервових каналів. Для мінімізації ризиків лікар вивчає результати комп’ютерної томографії до операції та обирає щадні методи екстракції, а в разі підозри на близьке розташування нерва може вдатися до часткового видалення зуба по частинах. Якщо травма все ж сталася, призначають курс нейропротекторів і фізіотерапію для відновлення провідності нервів.
Перфорація гайморової пазухи
Під час видалення верхніх молярів і премолярів нерідко відбувається витончення або перфорація дна гайморової пазухи. Негерметичність між ротовою і носовою порожниною призводить до проникнення туди рідини, їжі та мікробів, що викликає гайморит. Пацієнти відчувають перепади тиску в ділянці щоки та болючу реакцію на нахили голови. Після виявлення перфорації лікар завершує формування лунки, накладає спеціальне колагенове клаптикове клаптикове покриття та призначає антибіотики й антисептичні полоскання. Протягом кількох днів рекомендується уникати сильного сякання і закривати ніс гальмівними рухами, поки надійне закриття не сформується.
Відторгнення імпланта та періімплантит
Встановлення дентальних імплантів – складна маніпуляція, що вимагає хорошого обсягу кісткової тканини та відсутності запальних процесів в організмі. Іноді після операції на місці встановлення розвивається періімплантит – запалення тканин навколо імпланта – або відбувається повне відторгнення імпланта. Причини можуть критися в неадекватній гігієні після операції, соматичних захворюваннях пацієнта (цукровий діабет, остеопенія) або перевантаженні імпланта до повної остеоінтеграції. Для профілактики важливо переконатися у відсутності вогнищ інфекції, призначити антисептичні та протизапальні препарати й обмежити жувальне навантаження перші три місяці. У разі підозри на періімплантит проводять очищення поверхні імпланта ультразвуком або лазером з подальшою антибіотикотерапією, а в разі відторгнення – витягають конструкцію і планують повторне встановлення після 3-6 місяців.
Рекомендації щодо зниження ризику ускладнень

Ключовим фактором запобігання ускладнень є суворе дотримання протоколу операції та рекомендацій після неї. Пацієнту слід уникати фізичного навантаження і гарячої їжі в перші 24 години, не палити і не вживати алкоголь, щоб не порушувати процес загоєння. Регулярне антисептичне полоскання і прийом призначених препаратів зменшують ризики інфікування, а контрольні візити до лікаря дають змогу вчасно коригувати лікування. Перед будь-якою хірургічною маніпуляцією важливо провести детальну діагностику – комп’ютерну томографію або 3D-моделювання для точного планування ходу операції. Такий комплексний підхід мінімізує ймовірність ускладнень і забезпечує максимально комфортне відновлення пацієнта після стоматологічної хірургії.

Залишити відповідь